- 評論
文章專區
2026-05-01路邊生椰棗汁也可能帶來危險?高致死率、全球高度戒備的立百病毒
677 期
Author 作者
陳慧文 | 臺灣大學獸醫學系教授、兼任於實驗動物資源中心與獸醫教學醫院。
Take Home Message
• 立百病毒為RNA病毒,主要的自然宿主為果蝠,因具有跨物種感染的能力,因此可交互傳播到人身上,造成人畜共通的疫情。傳播途徑包括果蝠汙染水果、動物宿主傳人及人傳人。
• 感染者可能出現腦炎、呼吸道症狀,病程快速且致死率高。目前無針對阻斷立百病毒的藥物,治療以支持性療法為主;疫苗與單株抗體則正在進行臨床與動物試驗。
• 至馬來西亞、孟加拉、印度等地區時,避免食用可能被蝙蝠汙染的水果與生椰棗汁。此外,加強農牧場管理、野生動物監測、醫院感染管制等,則可降低立百病毒感染風險與疫情擴散。
如果要列出近20多年來令流行病學家警覺、但大眾又相對陌生的新興病毒,立百病毒(Henipavirus nipahense;Nipah virus, NiV)一定在名單中。它不是像流感或COVID-19 那樣大規模流行的病毒,卻因為死亡率高、可由動物傳人、也能人傳人,目前沒有核准使用的藥物與疫苗, 一直被世界衛生組織(World Health Organization, WHO)列為需要優先研發對策的重要病原體。
立百病毒為副黏液病毒科(Paramyxoviridae)中的亨尼帕病毒屬(Henipavirus),屬於有套膜(envelope)的RNA病毒,宿主範圍相當廣,不只感染人,也能感染蝙蝠、豬、馬、犬與貓等多種動物,這也是它被視為有跨多物種感染風險的重要原因。「Nipah」這個名字源自於馬來西亞的地名,1998~1999年,馬來西亞爆發一場不明的腦炎疫情,曾一度被誤認為是日本腦炎,後來才確認是全新的病毒。當時疫情主要發生在養豬場與豬農之間,並波及新加坡。雖然自那次事件後,馬來西亞與新加坡並沒有再出現同類型的大規模疫情,但立百病毒之後在孟加拉與印度又陸續出現,而且流行型態和馬來西亞當年的模式並不完全相同。因此可得知,立百病毒並非只有單一流行劇本,它在不同地區會由不同生態路徑進入人群:有時是蝙蝠到豬,再到人;有時則是蝙蝠汙染了人所食用的水果,進而感染人;某些群聚情況下,還會發生人與人之間的傳播。
自然宿主是誰?它是怎麼傳到人身上?
目前立百病毒最被科學界接受的自然宿主是狐蝠科(Pteropodidae) 的果蝠, 尤其是狐蝠屬(Pteropus)。特別的是,病毒雖然存在於果蝠的唾液、尿液與糞便等分泌物中,但果蝠本身不會像人類出現嚴重疾病,牠甚至能長期攜帶並排出病毒。因此當果蝠棲地改變、與人類農業活動重疊,或人們食用可能遭蝙蝠汙染的食物時,病毒就有機會跨出原本的野生動物循環。所以,立百病毒是一個與生態高度相關,也是將野生動物、家畜、人類活動、食品衛生與醫療體系全都串連在一起的典型健康一體(One Health)議題。
.png)
圖一|立百病毒的傳播路徑示意圖(Freepik, 資料來源:作者提供)
立百病毒的傳播大致可分成三條路徑(圖一)。第一條是野生動物到人,在南亞的經典情境中,蝙蝠會接觸椰棗樹汁或其他新鮮食物,排泄物或唾液中的病毒汙染食物後,人若飲用未煮沸的生椰棗汁,就可能感染病毒。孟加拉多年的疫情調查顯示,生椰棗汁是最主要的暴露風險之一。第二條是動物宿主到人,最具代表性的例子就是1998 ~ 1999 年在馬來西亞爆發的豬傳人疫情。世界動物衛生組織(World Organisation for Animal Health, WOAH)指出,豬對立百病毒高度易感,也就是所謂的「增幅宿主」(Amplifier Host)。研究人員推測果蝠將病毒帶到豬場,病毒在豬體內大量繁殖之後,再傳給與豬密切接觸的養豬工作者。第三條則是人傳人,這也是立百病毒最令人不安的部分之一。WHO 明確指出,立百病毒在家庭照護者與醫療機構中已發生人傳人事件,尤其在擁擠、通風不良與感染控制不佳的醫療環境中,傳播風險會上升。而在近期這波2025~2026年孟加拉疫情中,人傳人的比例相當高。
感染後會出現什麼症狀?為什麼死亡率這麼高?
立百病毒最著名的臨床表徵是腦炎與呼吸道症狀,疾病的潛伏期通常約3~14天,但少數情況下可長達45天。患者一開始常見的症狀有發燒、頭痛、肌肉痛、喉嚨痛和嘔吐,之後可能快速進展為嗜睡、意識改變、神經病變,甚至急性腦炎、癲癇與昏迷,有些患者則以肺炎或嚴重呼吸窘迫為主,嚴重個案可在24~48小時內進入昏迷。因此,立百病毒的感染不只是重症風險,病程進展也相當快速。但並不是每位感染者都會有明顯的症狀,有些人可能無症狀或症狀輕微。整體而言,立百病毒的重症比例與致死性仍遠高於多數常見的呼吸道病毒,WHO也指出,它的致死率為40~ 75%,且大約五分之一的康復者後續可能出現長期神經系統的後遺症。
死亡率高並不表示每一株病毒的毒力都相同,而是多種因素疊加的結果。第一,立百病毒偏好侵犯神經與呼吸系統,腦炎和嚴重肺部病變本身就具有高風險。第二,早期症狀不具特異性,和一般病毒感染、其他腦炎,甚至細菌性疾病都可能混淆,容易延誤診斷。第三,疫情發生地點偏遠,無法施行精確檢驗、隔離與加護治療,不同地區的病死率差異可能與早期診斷能力及臨床照護品質有關。
如何診斷?有藥物或疫苗嗎?
立百病毒的感染通常必須依賴實驗室檢驗,急性感染期主要可使用反轉錄聚合酶連鎖反應(reverse transcription-PCR, RT-PCR ),在呼吸道檢體、血液、腦脊髓液、尿液等樣本中偵測病毒核酸;較晚期或恢復期則可使用酵素連結免疫吸附法(enzyme-linked immunosorbent assay, ELISA)檢測抗體。由於危險性高,在生物安全分類上屬於第四級危險群(Risk Group 4, RG-4)〔註1〕,樣本處理、病毒分離與確認需要最高層級的生物安全條件與專門實驗室能力。因此,疫情控制除了精確的病原檢驗之外,也有賴於案例通報、樣本運送、隔離設施、接觸者追蹤等公共衛生網路的完整。
〔註1〕第四級危險群是指會引起人類嚴重或致死疾病,且通常無有效疫苗預防及治療的病原體。這類病原體對個人及群體健康構成極高風險,主要透過空氣或未知途徑傳播,必須在最高防護的「生物安全第四等級」(BSL-4/P4)實驗室內操作。伊波拉病毒(Ebola virus)、天花病毒(Variola virus)等都是常見的第四級危險群微生物。
截至今(2026)年3月,仍未有針對立百病毒核准使用的藥物或疫苗,臨床處置以支持性治療為核心,包括維持呼吸、循環、體液平衡、神經學監測與重症加護,愈早期診斷、給予密集支持治療,存活機會愈高。不過,近來最受關注的進展之一是英國牛津大學(University of Oxford)於2025 年12月所宣布的ChAdOx1 NipahB候選疫苗,已在孟加拉啟動全球首個立百病毒疫苗第二期臨床試驗,預計納入306名18~55歲健康成人受試者。這項進展之所以重要,不只是因為進入第二期臨床試驗,更因為試驗是在立百病毒反覆出現的地區進行,對應用於未來真實世界深具意義。治療方面,已經有候選單株抗體在動物試驗中證實能專一性的阻斷立百病毒感染,目前正待進入法規審查與人體試驗。
哪些地區曾經出現疫情?該怎麼預防?
人類感染立百病毒的病例主要出現在馬來西亞、新加坡、孟加拉、印度與菲律賓。從地理上看,病例數雖然不算多,但關鍵在於它會反覆出現且難以根除,而且自然宿主果蝠分布範圍很廣。孟加拉是最典型的持續流行區,自2001年以來,孟加拉累積記錄到348例病例、250例死亡,當地病例多發生於每年12月到 4月,與椰棗汁採收與飲用季節高度重疊,近半數病例和生椰棗汁飲用有關。印度則呈現另一種值得警覺的模式,喀拉拉邦(Kerala)自2018年以來已多次出現疫情,2025年就有4例確診、2例死亡,而且部分個案彼此沒有直接的流行病學關聯,暗示可能存在多次獨立的蝙蝠傳人事件。也就是說,即使沒有形成大規模人傳人,只要生態條件與暴露仍在,病毒就可能一再出現。雖然臺灣並非立百病毒流行區,但臺灣的山區與離島也有狐蝠分布,且國際旅遊頻繁,因此維持邊境檢疫與對野生動物的積極監測相當重要。
對於立百病毒的預防方式,國際之間的建議相當一致:避免食用可能被蝙蝠汙染的水果與生椰棗汁,水果要清洗、去皮,看到有蝙蝠咬痕的果實應丟棄;避免接觸病患的血液與體液,照顧患者後要做好手部衛生,醫療院所要落實標準防護、飛沫與接觸防護。若從更大的尺度來看,真正的預防還包括農牧場管理、野生動物監測、醫院感染管制、社區風險溝通,以及跨部門健康一體的協作。立百病毒的現況反映出人與野生動物的界線正在變得模糊,而公共衛生與獸醫體系必須攜手合作。
在全球氣候變遷與人類活動持續改變生態環境的背景下,這類病毒的感染事件未來可能會更頻繁地出現,及早建立跨領域的監測與快速反應能力,將是降低下一場疫情衝擊的關鍵。雖然今年在孟加拉疫情風險評估中,仍認為全球層級風險低,但立百病毒的高致死率、跨物種感染、已知可人傳人、宿主分布廣並缺乏已核准用藥,確實有可能在未來造成威脅。從這個角度看,研究立百病毒不只是研究一種罕見病毒,而是在預演未來造成高衝擊人畜共通傳染病的應對方式。
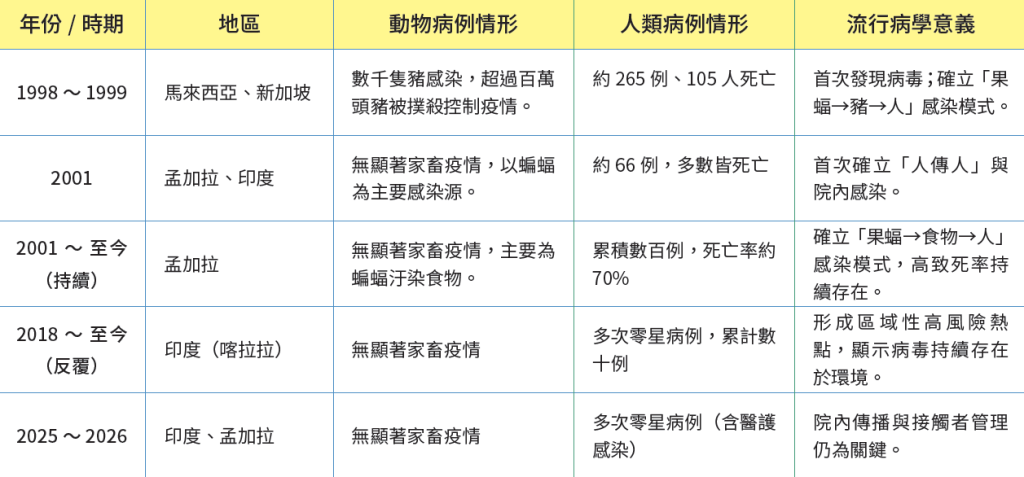
表一|立百病毒近年重要疫情(資料來源:作者提供)