- 專欄
文章專區
2026-05-01災後的隱形風暴 微生物、病蟲害與人工智慧的公共衛生戰略
677 期
Author 作者
陳秀熙|臺大公共衛生學院特聘教授。許辰陽|社團法人台灣篩檢學會理事長暨臺大公共衛生碩士學位學程兼任助理教授。
Take Home Message
• 雖然災害發生時造成的物理破壞最受矚目 ,但真正長遠的威脅在於供水與汙水系統受損後,大腸桿菌、霍亂弧菌等致病微生物趁機大舉入侵人類群體。
• 災害的破壞力會透過生態系改變而延續,例如災後積水會成為病媒蚊溫床,在數週後引發具延遲性效應(lag effect)的傳染病疫情 。
• 現代公衛正利用AI整合地質與氣象大數據,將被動救災轉為主動預防的環境災害防治規劃(EHRM)。藉由預測、即時決策等技術,提升資源配置與防疫效率,並結合「健康一體」理念,打造更具韌性的防疫體系。
災害引起的公共衛生問題
地震發生的那一刻,龐大的應力(stress)在斷層帶瞬間釋放,造成地景改變與建物倒塌 。在「黃金72小時」救援期中,外界關注多集中於顯而易見的物理破壞上,然而從宏觀的災難醫學與流行病學視角來看,真正影響社會穩定的,往往並非這些外在改變,而是隨之而來的公共衛生危機。2024年4月3日的花蓮強震不僅改變了地貌,也改變了人與環境之間的脆弱平衡。當現代都市賴以隔絕病原的供水與汙水系統因震災受損時,原本安全的生活環境開始出現裂縫,成為致病微生物、細菌與病毒大舉進入人類群體的絕佳入口。表一整理災害發生後容易出現的細菌與病毒,說明它們從哪裡來、為什麼在災後特別容易出現,以及感染後可能產生的症狀。當地震或淹水破壞自來水與排水系統時,原本存在於環境中的病原體就可能混入飲水或食物,甚至透過傷口進入人體,增加感染風險。再加上避難所擁擠、環境衛生變差,這些疾病更容易傳播。不同病原體在災後環境中的傳播機制與健康影響,作為公共衛生防治、風險溝通與災後應變的重要參考依據。
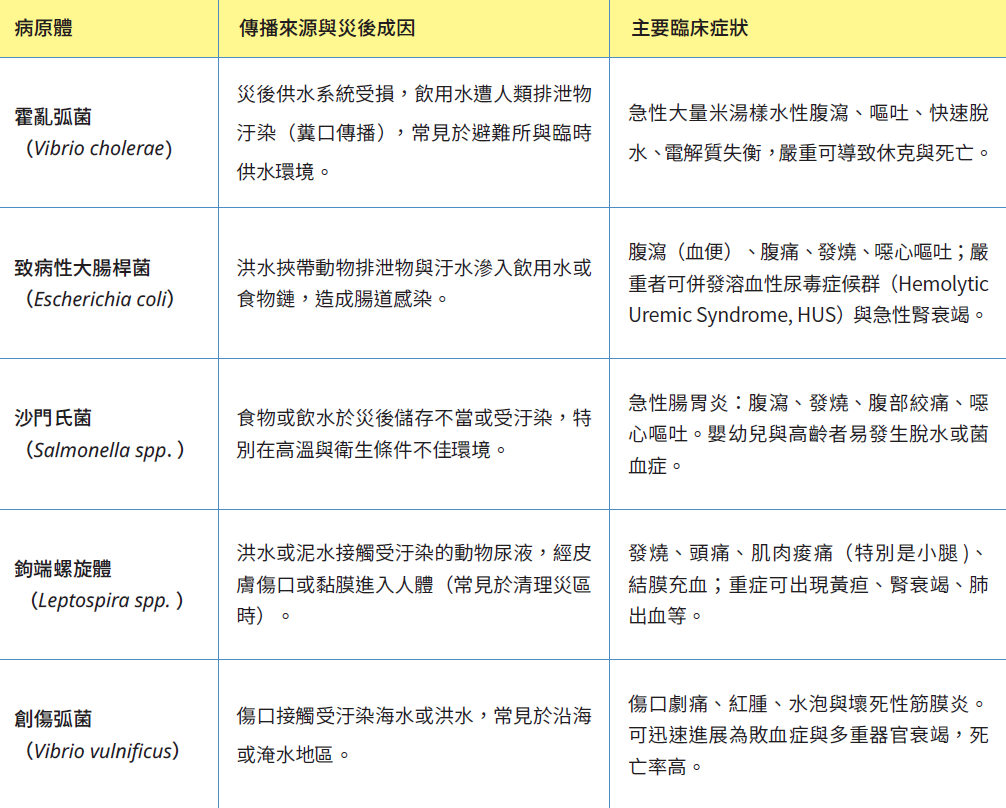
表一|災後常見水媒與接觸性病原體的傳播途徑與臨床症狀(資料來源:世界衛生組織、美國疾病管制與預防中心及標準傳染病學教科書)
以2010年海地7.0強震為例,震後當地爆發了數十年未見的霍亂(Cholera),奪走近萬條生命,為近代公共衛生史上的重大悲劇。這並非源於地震的物理衝擊,而是因震後基礎設施崩潰、災民營區飲水遭霍亂弧菌汙染,加上整體衛生條件急遽惡化,使得細菌在短時間內透過糞口傳播途徑(fecal-oralroute)迅速擴散。此案例也印證了災難的影響,往往從災後才真正開始。
災後汙染第一階段 水首先淪為病原菌的溫床
在環境公共衛生的領域中,水是串聯一切生態系統與人類聚落的關鍵介質,是災後最脆弱也最致命的環節。震災造成地下自來水管線破裂與原水濁度飆升,使原本封閉且安全的供水系統不可避免地遭受外部汙染。泥沙、帶有寄生蟲的動物排泄物與各種工業化學汙染物混入水體,看似只是單純混濁的髒水,其中的微觀世界卻可能已充斥大腸桿菌、沙門氏菌與鉤端螺旋體等致命微生物。災後惡化的水文環境,常常是腸道傳染病與人畜共通傳染病爆發的前兆。回顧2005年美國卡崔娜颶風(Hurricane Katrina)侵襲後,紐奧良市(New Orleans)防洪堤防潰決,汙水與化學廢料混入民眾生活空間,導致腸胃炎疾病與創傷弧菌等病例激增。因災害被破壞的基礎設施不僅無法滿足民生所需,也造成照護與健康體系資源匱乏。這些慘痛的國際經驗,與臺灣在颱風或地震後常面臨的水質混濁、原水濁度動輒飆破數萬散射濁度單位(nephelometric turbidity unit, NTU)而必須實施全城停水情境高度相似。
在這樣的極端環境下,水從生存資源轉變為疾病傳播媒介。災民被迫使用未經消毒或煮沸的生水時,免疫防線也面臨極大考驗,群聚感染健康風險也快速升高。這也是為什麼在聯合國世界衛生組織(World Health Organization,WHO)與所有國際人道救援的標準作業程序中,確保安全飲水與環境衛生(Water, Sanitation and Hygiene, WASH)始終被視為最優先、且不可妥協的公共衛生措施。
花蓮地區馬太鞍潰堤與堰塞湖風險的案例,讓我們更深刻地理解到水災型與震災複合型災害(compound disasters)在地球科學上的高度複雜性。災區險峻的水文物理情境與2008 年中國汶川大地震後引發多處堰塞湖的危機情境相似,同時也具有在南亞季風洪災中,常見的大規模水汙染相關健康風險。這些富含有機質與重金屬汙染物質的洪水漫過農田與城鎮,加上水體中急劇增加的微生物與病原體,不僅摧毀當季農作,更可能透過生物累積效應,使農田土壤、地下水與食物鏈受到深遠影響,留下長達數十年難以代謝的環境汙染。……【更多內容請閱讀科學月刊第677期】